みなさんが普段からリハビリや聴力検査で接している言語聴覚士。案外言語聴覚士の職業やどんな割合で聴覚障害者に携わっているか…などについて知られていないと思います。今日はその言語聴覚士について中西STより語っていただきました!
言語聴覚士(ST)とは
私たち言語聴覚士は英語でSpeech-Language-Hearing Therapist(スピーチ・ランゲージ・ヒヤリングセラピスト)と表記します。そのため略して「ST」と呼ばれることが多いです。
実はこの言語聴覚士は、国家資格化されて21年しか経っていません。そのため2019年現在、日本全国に有資格者は約3万人しか居ない人数の少ない業界です。
言語聴覚士は、リハビリ職に属します。
そして一般的にリハビリと聞いて歩くイメージをされる方が多いと思いますが、国家資格となるリハビリ職は全部で3つあります。
① 理学療法士(通称:PT)…歩くリハビリ
② 作業療法士(通称:OT)…手のリハビリ
③ 言語聴覚士(通称:ST)…言葉のリハビリ
今回はこの言語聴覚士に焦点を当てて詳しくお話しますね。
(理学療法士、作業療法士の説明は割愛させて頂きます)
言語聴覚士は「話す」「聞く」「食べる」の専門家
私たち言語聴覚士は「話す」「聞く」「食べる」の3本柱が専門領域になります。
つまり一言で表現するならば頭~喉までの範囲が言語聴覚士の専門領域となります。
この専門領域で提供できる医療行為について言語聴覚士法という法律にて明確に記載されております。
【言語聴覚士法:第2条】
言語聴覚士とは厚生労働大臣の免許を受けて、言語聴覚士の名称を用いて音声機能、言語機能または聴覚に障害のある者についてその機能の維持向上を図るため、言語訓練その他の訓練、これに必要な検査及び助言、指導その他の援助を行うことを業とする者をいう
はっきりと音声機能や言語機能、そして聴覚障害が対象であることが明記されています。
【言語聴覚士法:42条】
言語聴覚士は、保健師助産師看護師法第31条第1項及び第32条の規定に関わらず、診療の補助として医師または歯科医師の指示の下に嚥下訓練、人工内耳の調節その他の厚生労働省令で定める行為を行うこと業とすることが出来る
嚥下訓練とは簡単に言うと「食べる訓練」となります。
つまりこの42条では、食べる訓練と人工内耳の調節が医師の指示の下で診療の補助業務として実施することが出来ることが記載されています。
このように言語聴覚士は、言語聴覚士法に基づいて「話す」「聞く」「食べる」のリハビリを提供している専門家ということになります。
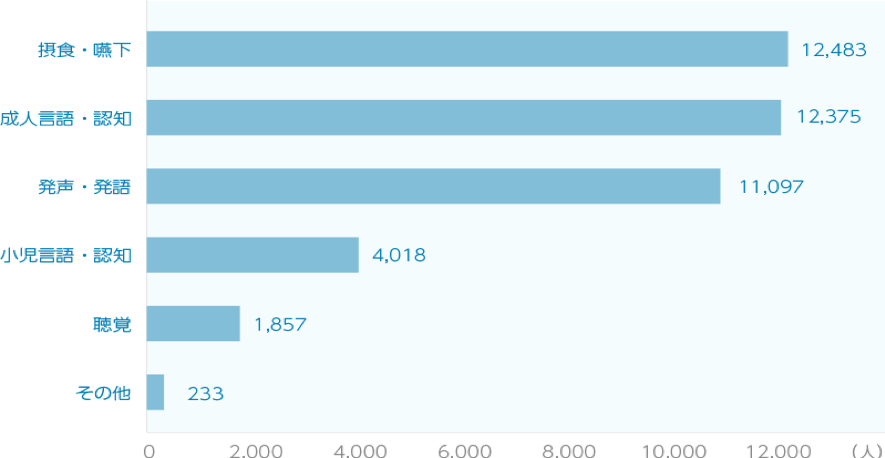
言語聴覚士はどの領域で働いているのか?
実はこのグラフを見ていただくと様々なことが読み取れます。

言語聴覚士協会のHPより
一番上の摂食・嚥下が12483人であることを考えると一番下にある聴覚と書かれた1857人という数字が驚異的に低いですよね。
つまり聴覚の1857人という数字から読み取れることは…
「聴覚領域で働いている言語聴覚士は、全体の1割にも満たない」
という現状です。つまりそれだけ聴覚について専門知識を持っている言語聴覚士が少ないということです。加えて、老人性難聴や、聴力検査等の担当も含めて考えると“小児の聴覚”を担当できる言語聴覚士は、さらに少ないとも言えます。
聴覚障害領域の言語聴覚士はどこにいる?
まだまだ数の少ない聴覚領域で働く言語聴覚士は、一体どこにいるのでしょうか。下記にて一例を挙げてみます。
・病院(耳鼻咽喉科)
・クリニック(耳鼻科・小児科)
・補聴器、人工内耳メーカー
・療育センター(発達障害等含む)
・特別支援学校
・・・等。
聴覚領域は他の領域とも比べ、特に専門性と特殊性が高いため「聴覚領域だけ」の働き口に限定されがちです。
つまり他領域の就職口に比べて、聴覚領域の就職口は極端に少ないのです。そのため臨床実習施設での経験を積むことも少なく、聴覚領域の言語聴覚士は育ちにくいという問題も挙げられます。
聴覚×小児×言葉の教育のできる言語聴覚士はごくわずか
そしてこの聴覚領域の中でも、教育分野に関わる言語聴覚士はさらに限られてきます。
日本言語聴覚士協会学術研究部小児言語小委員会による調査では、小児を対象とする言語聴覚士は病院等の医療分野と通園施設等の福祉分野に多く、教育分野では非常に少ないことが報告されています。
また特殊教育の現場での就業が少ない大きな理由として、専門職種としての認知度が低さや教育界への職務内容の理解が浸透していない…ということが現実としてあります。
言語聴覚士は学校でどれくらい「聴覚」を勉強するのか?
言語聴覚士となるためには文部科学大臣が指定する学校(3~4年制の大学・短大)または都道府県知事が指定する言語聴覚士養成校(3~4年制の専修学校)を卒業して、国家試験に合格しなければなりません。
また一般の4年制大学卒業者の場合は、指定された大学・大学院の専攻科または専修学校(2年制)を卒業することで受験資格が得られます。
カリキュラムの内容としては
基礎科目として
「基礎医学」「臨床医学」「臨床歯科医学」「音声・言語・聴覚医学」「心理学」「音声・言語学」「社会福祉・教育」
専門科目として
「言語聴覚障害学総論」「失語・高次脳機能障害学」「言語発達障害学」「発声・発語障害」「摂食・嚥下障害」「聴覚障害」
を勉強します。
養成校の特色にもよりますが、上記の中でもっとも多く勉強する比率が高いのは失語・高次脳機能や嚥下障害などの領域になりがちです。
聴覚障害についても勉強しますが、補聴器・人工内耳についてはほとんど触れないことがあります。
私の養成校では補聴器・人工内耳のカリキュラムはたったの8コマで終了しました。本当に基礎的な部分に触れて終了となりがちであり、補聴器・人工内耳は国家試験でも200問中2~3問しか出題しません。
「言語療法」と「聴覚療法」を一緒に資格化した弊害がある!
ここの問題点として、「言語療法」と「聴覚療法」を一緒に資格化した弊害も考えられます。
実はアメリカでは
・スピーチ・ランゲージ・パソロジスト(言語療法士)
・オーディオロジスト(聴覚療法士)
はそれぞれが別物として資格化されています。
本来は一つひとつ分かれて、勉強しなければならないほどに難しい領域です。しかしながら、日本の養成校では広く浅く勉強せざるを得ない状況になります。
聴覚に携わる言語聴覚士の役割
聴力検査
補聴器のフィッティング
人工内耳のマッピング
聴取・読話訓練
コミュニケーション指導
環境調整
…などが挙げられます。
環境調節の具体例としては、言語聴覚士がお子様とのコミュニケーション交流をみせることで母子関係の一助を担うことが挙げられます。
ちなみにそこで私たち言語聴覚士が何よりも重要視することは、お子様そのものの姿を再認識して頂くことです。上手い子育てよりも、お子様を愛する心を持つことを何よりも大切と考えています。
聴覚障害の診断から訓練まで
言語聴覚士は難聴の医学的診断におけるチームの一員として、そして聴覚障害児者の評価、聴覚補償、訓練・指導その他の援助に携わる専門職として重要な役割を果たしています。
そこで具体的に診断から訓練までの大まかな流れを記したいと思います。
聴性脳幹反応(ABR)
聴性定常反応(ASSR)
▼0歳代
視覚強化聴力検査(VRA)
聴性行動反応聴力検査(BOA)
▼1~2歳代
条件詮索反応聴力検査(COR)
▼3歳代
遊戯聴力検査
ピープショウテスト
以上が、診断から訓練までの簡易的な流れになります。
その後は助言、その他の援助も実施しており関係者に対して家庭、保育園や幼稚園、学校における配慮などの助言も行います。特にコミュニケーションを確実に行うための方法や福祉制度の利用、進学、就職に関する情報提供など全生活に関わっていくこともまた言語聴覚士の重要な役割となります。
ただし以上の流れがすべてのお子様に当てはまる訳ではありません。
ご家族の意向や家庭の事情、教育方針に従って柔軟に変化させなければなりません。
決して一人で悩まずに、私たち専門家に色々なことをご相談下さいね。
 中西貴大先生
中西貴大先生
(監修 デフサポ代表 ユカコ)